体外受精・顕微授精
2023年の保険適用での体外受精の治療成績
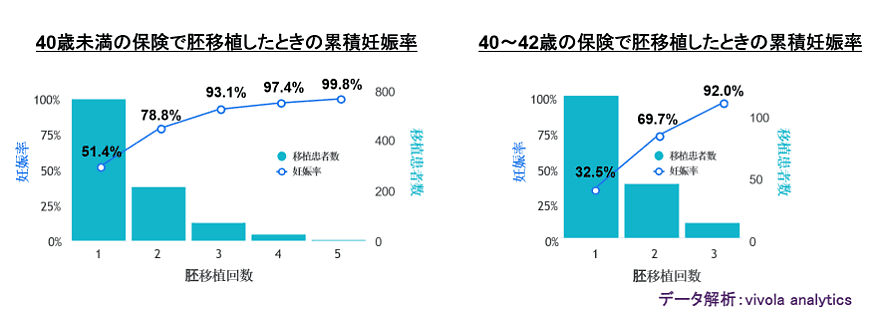
40歳未満で胚移植をされた場合、3回までの累積妊娠率は実に93%を超えており、5回行えばほぼ100%となりました。一方で40〜42歳で胚移植をされた場合でも、3回までの累積妊娠率は92%となっています。当初予想していたよりもかなり高い数値となり、安堵しております。また現在、流産を抜いた累積出産率を解析中です。
2022年4月より人工授精や体外受精などの不妊治療に対し、公的保険が適用(一部、保険適用外医療あり)となりました。
対象となる治療は、人工授精、採卵、体外受精、顕微授精、胚培養、胚移植、胚凍結保存となります。
保険と自費の混合診療は認められていないため、治療内容が制限される場合もございますが、当院では医療の質を保ちながら、なるべく「保険診療」を優先し治療を行ってまいります。
不妊治療保険診療をお受けになる条件が厚生労働省より定められています。
- 保険適用には、その周期のうちにパートナーも必ず同席の必要があります(初診時ではありません、治療周期の初回かその周期中です)。また、特別な事情があり来院不可の場合は、女性の診療時に女性の携帯テレビ電話etcで医師と治療の意思確認をすることも可能(ただしその際に、医師に身分証の提示が必須)です。
- 保険適用には病院で婚姻関係の確認が義務づけされました。初回の治療時(保険適用)までにご準備ください。初診時でも構いません。以下の治療同意書や誓約書は病院で用意いたします。
- ・婚姻関係で同姓の場合
→口頭で可、さらに治療同意書 - ・婚姻関係で別姓の場合
→戸籍謄本または住民票(同一世帯の場合) - ・事実婚
→住民票(同一世帯の場合)、子供の認知誓約書、配偶者がいないこと
- ・婚姻関係で同姓の場合
※保険適用には、男性女性両方とも日本のマイナ保険証(資格確認証および有効期限内の健康保険証)をお持ちになっていらっしゃることが、義務化されています。
体外受精とは、体内での受精が困難な方たちから卵子を採取し、その卵子と精子を培養液の中で出会わせること(媒精)によって受精の手伝いをすることです。精子と卵子の出会いの仲介をするという説明の方が分かりやすいかもしれません。医療機関によって違いはありますが、例えば10個の卵子を用いた場合、平均的に7~8個の卵子に受精が起こります。受精が確認された受精卵は培養液の中で育てられ、細胞分裂を繰り返します。そして順調に発育した良好な胚を選び、その胚を女性の腟から子宮内に移植します。ここまでの過程、つまり卵子と精子を体外に取り出し体外で受精を行い、培養した胚を子宮内に移植する一連の治療を体外受精(IVF)と呼びます。
顕微授精とは細いガラス針の先端に1個の精子を入れて卵子に顕微鏡で確認しながら直接注入する方法をいいます。体外受精と大きく異なる点は1つでも精子があれば受精が可能である点です。
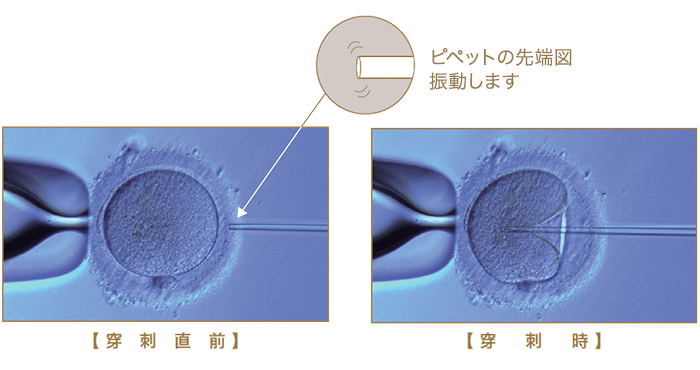
当クリニックでは、顕微授精はPiezo-ICSI(ピエゾ)法で実施
当クリニックで行うPiezo-ICSIと呼ばれる新しい顕微授精法は、先端が平らなピペットを使用し、細胞膜を軽く押した時点で振動(ピエゾパルス)をかけることにより卵子へのダメージを減らすため、従来の方法に比べ明らかに受精率が向上します。
Piezo顕微授精法は、受精率が83%を超え(従来法は80%弱)、通常媒精法(受精率65〜70%)より良好な成績をあげています。そのため、特に高齢である場合や貴重卵子の場合などは精子所見に関わらずPiezo顕微授精法を推奨しています。
不妊症の程度や年齢によっては、思い切って体外受精を選択したほうが好結果につながるケースがよくあります。「最終⼿段」などという悲観的に考えず、医師と⼗分に相談ください。私たちは、こうした相談には⼗分に時間をかけて対応いたします。
当クリニックは、体外受精専⾨機関で⽇々改良され続けている最も⾼度な技術と、国内屈指の医療機関で開発された他にはない最新の機器で、より⾼度な体外受精を提供いたします。詳しくは下記をご覧ください。
がん患者さまの卵子凍結(未受精卵凍結)には東京都から助成金があります。
体外受精周期の通院イメージ
⽣理周期が28から30と順調な⽅の通院イメージです。
- まず初診ください。この直ぐの⽣理から開始できます。
初診が⽣理中の場合は、その⽉から治療も可能です。 - 治療ご希望の⽣理2〜3⽇⽬に来院し、採⾎し注射の可否、回数を確定します。
(排卵誘発は⾃⼰注射可能な⽅は、この間は通院必要なし) - ⽣理9〜10⽇⽬に診察、超⾳波、採⾎。この時に採卵⽇が決まります。
卵⼦の成⻑が遅い場合は2⽇後にもう⼀度診察となります。 - ⽣理11、12、13⽇あたりが採卵予定になります。この⽇に精⼦が必要です。
顕微授精なら事前に精⼦凍結も可能。 - 採卵⽇から2または3⽇後が移植(移植はせずに全て凍結も可能)
- 移植しましたら、約5⽇後に注射⼀回(⾃⼰注射は難しい種類です)。
この注射は省くのも可能です。 - 妊娠判定は採卵から14〜15⽇後に、⾎液検査で判定になります。(遠⽅の⽅は、⾃宅尿検査で代⽤)
当クリニック独⾃体外受精成功への概念
- 個⼈に適した排卵誘発法により、少しでも質のいい卵⼦を作る⼯夫(これは体外受精成功への最⼤のポイントです)
- ⼟⽇祝日を問わず、最も適した時期に採卵する
- ※ただし、状態が思わしくない場合には、胚移植を早めに(2〜3⽇⽬)⾏う場合もありますが、患者さまのご都合や卵⼦の状態に合わせて最適なタイミングで行ないます。
- 漫然と同じ治療を繰り返さず、妊娠への方法や治療を提案します。
- 徹底した培養環境の管理(現在、⽇本国内で多くの体外受精施設がありますが、実は培養環境は⼤きく異なります。)
- 採卵⽇から2または3⽇後が移植(移植はせずに全て凍結も可能)
具体策
- これまでに他施設で⾏った誘発法について⼗分にお話を伺います。その結果をふまえて、患者さまに最も適した排卵誘発法を事前に相談します。
- 採卵の周期には⽣理2⽇⽬(誘発剤を開始する直前)に⾎液検査を⾏い、体外受精に適した周期か否かを判断します。当院では⾎液ホルモン検査はすぐに結果が判ります。結果が良ければ注射を開始します。
- 結果が悪ければ(ホルモン値が適さない周期には)、無理に注射を始めても良い卵⼦は育ちません。その場合には、ホルモン療法により、⼗分に卵巣をお休みさせ、次周期(翌⽉)に備えます。⾼齢の⽅や従来より排卵障害がひどい⽅では、ホルモンの正常化に3ヶ⽉程度かかる場合もありますが、良い卵子を育てるためには絶対に必要な期間だと私たちは考えています。
- 受精卵の移植法(時期)の改良:当院では2段階移植法を希望される方には行います。これは、複数個の受精卵が得られた場合に、採卵2⽇⽬(4細胞)と5⽇⽬(胚盤胞)の2回移植を⾏います。2⽇⽬の移植では1〜2個の受精卵を移植します。これは、その次の胚盤胞移植の着床を助けるという学会報告に基づく意味と、保険的な意味も含んでいます。5⽇間の培養を⾏って移植ができなかった場合に備えるためです。5⽇⽬の胚盤胞に達した場合、着床率は50%を越えます。2⽇⽬に⼊れた受精卵の数と合計して移植します。また、ご希望があればSEET法も⾏っています。








